A dermatite de estase é uma condição inflamatória crônica da pele que afeta principalmente os membros inferiores, as pernas. É comum em adultos na faixa dos cinquenta anos, e está associada a insuficiência venosa crônica, uma condição na qual as veias têm dificuldade para fazer o sangue retornar ao coração, levando ao aumento da pressão nas veias das pernas.
1. Quem trata a dermatite de estase?

O Dr Gabriel Fernandes é médico dermatologista em São Paulo e associado da Sociedade Brasileira de Dermatologista.
Com o seu Registro de Qualificação de Especialidade pelo Conselho Federal de Medicina, o Dr Gabriel é especialista em tratar as doenças da pele, cabelo, couro cabeludo e unhas.
Na sua residência médica no Hospital São Paulo, ele atendeu muitos pacientes com dermatite de estase, muitas vezes em conjunto com outros profissionais de saúde.
2. Entendendo a Insuficiência Venosa Crônica
A insuficiência venosa crônica é uma condição caracterizada pelo funcionamento inadequado das válvulas venosas dos vasos das pernas. Essas válvulas são responsáveis por prevenir que o sangue volte no sentido contrário ao que deveria seguir no seu caminho ao coração. Quando elas se tornam enfraquecidas ou danificadas por qualquer motivo, o sangue pode ficar acumulado nas veias (estase), aumentando a pressão venosa.
Essa insuficiência pode resultar de diversos fatores:
- Idade: o risco de desenvolver insuficiência venosa crônica aumenta com o passar da idade devido ao desgaste natural do sistema nervosa.
- Gênero: mulheres são mais propensas a desenvolver este aumento da pressão venosa, particularmente durante a gestação e devido a alterações hormonais.
- Obesidade: o excesso de pesos figura como um fator adicional nesta maior pressão nas veias das pernas, contribuindo para a disfunção das válvulas.
- Estilo de vida sedentário: períodos prolongados sem atividade física contribuem para a piora da estase venosa.
- Trombose venosa prévia: histórico de coágulos nas veias das pernas podem danificar estas válvulas.
O entendimento das causas basais da insuficiência venosa crônica são fundamentais para o tratamento e melhora efetiva da dermatite de estase.
3. Sinais e sintomas da dermatite de estase
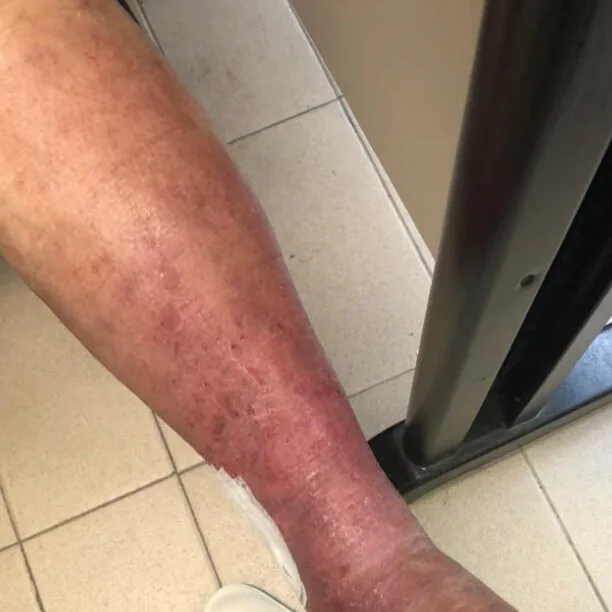
- Alteração da cor da pele: pacientes costumam notar o escurecimento da pele, principalmente ao redor dos tornozelos e na parte inferior da pele. A hiperpigmentação acontece pelo transbordamento de componentes do sangue para os tecidos ao redor das veias, este processo é chamado de depósito de hemossiderina.
- Coceira e ressecamento: A pele afetada pode se tornar e seca, levando ao desconforto e à vontade de coçar. Os pacientes reclamam de sensação de regulamento da pele, que pode ser exacerbado por fatores como a baixa umidade.
- Inflamação e descamação: a pele pode ter a aparência avermelhada e inflamada, com descamação. Em casos mais graves, a pele se torna mais espessa, grossa, e até mesmo com o as perto de couro, o que chamamos de liquenificação.
- Úlceras venosas: uma das complicações mais sérias da dermatite de estase é o desenvolvimento de úlceras venosas, que são feridas abertas que ocorrem pela hipertensão venosa prolongada. Estas úlceras podem ser dolorosas e levar muito tempo para curar, prejudicando muito a qualidade de vida da pessoa.
- Inchaço das pernas: os pacientes podem ter inchaço das pernas, principalmente depois de muito tempo em pé ou sentados. Esse inchaço conhecido como edema, pode ser um fator importante de desconforto e pode limitar a mobilidade.
4. Quem tem dermatite de estase?
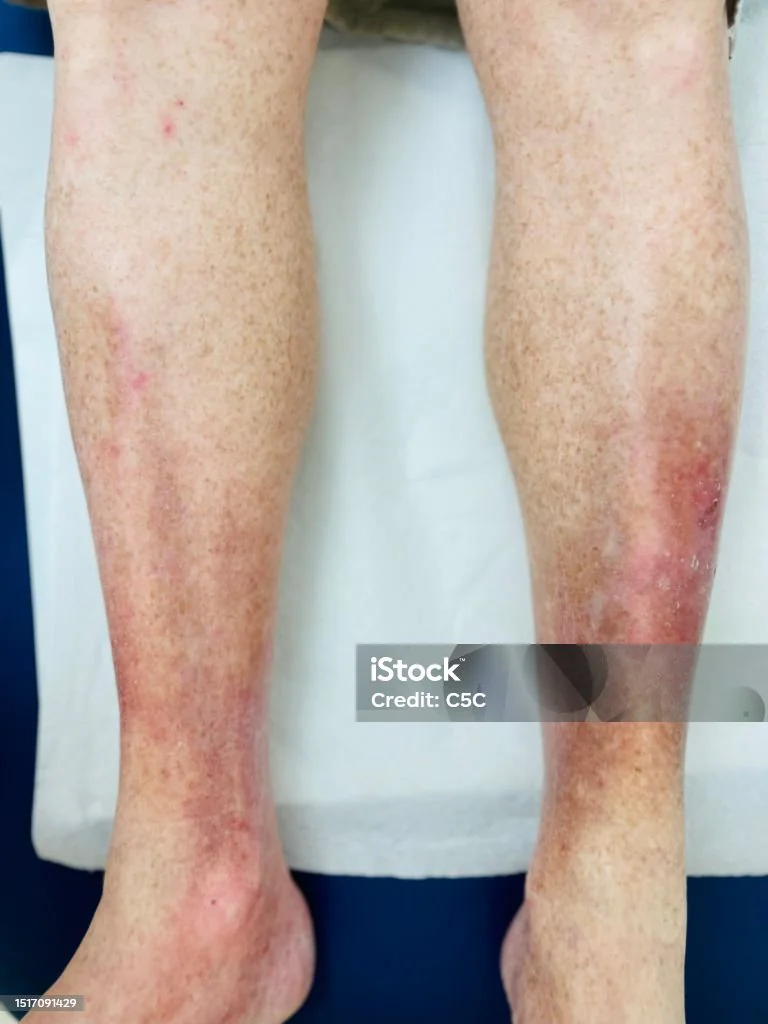
A dermatite de estase é uma condição comum em adultos. A prevalência da isnuficiência venosa crônica aumenta com a idade e é mais frequentemente observada em mulheres. Estudos falam que a prevalência dela pode variar até 40% das mulheres adultas e 17% dos homens adultos, dependendo da população. Os fatores que contribuem para a dermatite de estase incluem: obesidade, história de trombose venosa profunda e/ou trauma nas pernas, muito tempo em pé, e uma vida sedentária
5. Diagnóstico da dermatite de estase
O diagnóstico pode ser desafiador já que a dermatite de estase pode ser similar a outras condições de pele como celulite, dermatite de contato, dermatite atópica. Uma história médica completa e exame físico são essenciais para o diagnóstico correto.
Os principais instrumentos para se chegar ao diagnóstico incluem:
- História médica: o dermatologista deve questionar sobre os sintomas od paciente, duração deles e todos os tratamentos anteriores. Histórico de doença venosa ou de inchaço nas pernas também são pontos relevantes. Os pacientes devem levar para a consulta informações detalhadas sobre seus sintomas e quais os fatores que os pioram e o que fazem eles melhorarem.
- Exame físico: o médico dermatologista irá examinar as áreas afetadas e buscará sinais de inlflamação, alterações de cor, descamação e feridas ou úlceras. O exame pode incluir a avaliação da gravidade do edema buscar por sinais de infecção .
- Testes diagnósticos: em alguns casos, exames complementares como ultrassom Doppler podem ser feitos para avaliar a função das veias e descartar outras possíveis condições. Este teste não-invasivo auxilia na visualização do fluxo de sangue nas veias e identifica qualquer obstrução ou refluxo.
- Biópsia: apesar de não ser feita comumente, a biópsia de pele pode ser feita caso o diagnóstico esteja duvidoso. A retirada de um pedaço de pele pode mostrar ao exame as características da dermatite de estase, como células cheias de componentes do sangue e fibrose.
6. Manejo e opções de tratamento
Ainda não há opções específicas para o tratamento da dermatite de estase aprovadas pela ANVISA, contudo diversas estratégias e medicamentos são utilizados para aliviar os sintomas e melhorar a qualidade de vida dos pacientes.
O tratamento envolve uma combinação de medidas farmacológicas e não-farmacológicas:
- Mudança de estilo de vida: os pacientes são engajados a ter uma rotina de exercícios físicos regulares, elevar as pernas nos momentos de descanso e evitar períodos longos em pé ou sentados.
- Terapia de compressão: o pilar do tratamento da dermatite de estase é a terapia de compressão. Isto envolve o uso de meias, faixas, bandagens, que melhorem o retorno venoso e reduzam o inchaço. Os pacientes são orientados a usar estes acessórios durante o dia e remover à noite. A educação sobre o uso correto destes dispositivos de compressão é essencial para a efetividade deles.
- Hábito de cuidados com a pele: manter a integridade da pele e da barreira cutânea é crucial. Pacientes devem utilizar higienizadores sem sabão e aplicar hidratantes e emolientes de preferência sem perfume nem corantes para combater o ressecamento e impedir o aparecimento de feridas. A hidratação regular, diária, alivia os sintomas de coceira e descamação. Pacientes com dermatite de estase devem evitar buchas e esfoliantes que podem irritar e piorar a sua condição de pele.
- Tratamentos tópicos: corticoesteroides de alta ou média potência podem ser prescritos para uso intermitente com o objetivo de reduzir inflamação e aliviar a coceira. Porém, o uso prolongado destes medicamentos deve ser evitado pelos seus potenciais efeitos colaterais, como o afinamento da pele. Outra opção de tratamento tópico são os inibidores de calcineurina, como tacrolimo pomada, para reduzir a inflamação. Apesar de ser eficazes, estes agentes podem ter uma sensação de queimação após aplicação e os pacientes devem ser educados para o seu uso correto.
- Medicamentos orais: alguns medicamentos tomados por via oral melhoram os sintomas da dermatite de estase, como medicamentos venoativos e a pentoxifilina.
- Manejo de complicações: em caso de úlceras venosos, o tratamento especializado é necessário, incluindo o tratamento da ferida e antibióticos.
